Das Wichtigste in Kürze:
- Parodontitis ist eine Entzündung, die durch Bakterien entsteht.
- Anzeichen sind Zahnfleischbluten, Zahnbelag und zurückgehendes oder geschwollenes Zahnfleisch.
- Da eine Parodontitis nicht schmerzhaft ist, wird sie oft erst spät erkannt.
- Für diese Volkskrankheit gibt es seit Juli 2021 eine Behandlungsrichtlinie, genannt PAR-Richtlinie.
Was ist eine Parodontitis?
Bei der Parodontitis handelt es sich um bakterielle Entzündungen, die zum Beispiel im Zahnfleisch entstehen, wenn Essensreste beim Zähneputzen nicht aus den Zahnfleischtaschen entfernt werden. Bakterien setzen sich dann als Zahnbelag fest und verursachen die Entzündungen im Zahnfleisch. Ursache ist daher meist eine schlechte Mundhygiene.
Trotzdem ist die Parodontitis aber eine multifaktorielle Erkrankung. Risikofaktoren sind etwa Rauchen, eine genetische Disposition oder ein Diabetes. Eine Parodontitis ist anfangs nicht schmerzhaft und wird häufig spät entdeckt. Unbehandelt können zunächst Blutungen und Eiterungen auftreten, langfristig führt sie zum Knochenabbau und Zahnverlust. Darüber hinaus ist eine (unbehandelte) Paradontitis mit zahlreichen Erkrankungen des Gesamtorganismus assoziiert, darunter Diabetes mellitus, Herzinfarkt, Schlaganfall oder rheumatoide Arthritis.
Zahnmediziner:innen unterscheiden eine leichte, mittlere und schwere Form der Parodontitis. Betroffen ist jeder zweite Erwachsene. Parodontale Erkrankungen sind der Hauptgrund für den Verlust von Zähnen bei Erwachsenen. Durch die Therapie kann die Krankheit nicht rückgängig gemacht, sondern nur zum Stillstand gebracht werden.
Grafik: Stufenweise Entstehung einer Parodontitis: 1. gesunder Zahn, 2. Zahnfleischentzündung, 3. Parodontitis
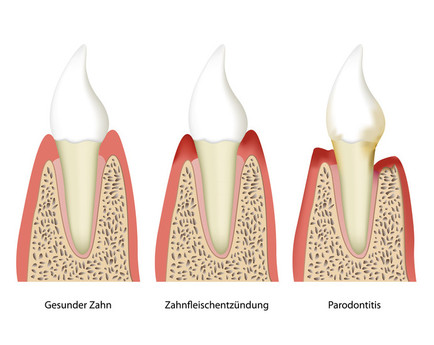
(Illustration: bilderzwerg / Fotolia.com)
Parodontitis-Behandlung: Was wird gemacht?
Zum 1. Juli 2021 ist die Richtlinie zur systematischen Behandlung von Parodontitis und anderen Parodontal-Erkrankungen (PAR-Richtlinie) in Kraft getreten. Darin ist festgelegt, dass Zahnärzte und Zahnärztinnen vor der Therapieplanung das Stadium und den Grad der Erkrankung erheben und die Risikofaktoren, wie zum Beispiel Rauchen oder Diabetes, abklären müssen. Nach der Diagnose erfolgt der Antrag bei der Krankenkasse. Daran schließt sich das Aufklärungs- und Therapiegespräch mit einer Mundhygieneschulung an, wobei die weiteren möglichen Schritte besprochen werden.
Je nach Stadium und Grad der Erkrankung können eine antiinfektiöse Therapie, eine Antibiotikatherapie oder chirurgische Eingriffe notwendig sein. Die Fortschritte der Therapie müssen im Rahmen der Befunderhebung und später derBefundevaluation kontrolliert werden. Zur Sicherung der Ergebnisse schließt sich in regelmäßigen Abständen eine Unterstützende Parodontitis-Therapie (UPT) an. Ein Bestandteil der Nachsorge ist die Zahnreinigung.
Hier finden Sie die einzelnen Schritte einer Parodontitis-Behandlung im Überblick:
- Anamnese, Befund, Diagnose und Dokumentation (Parodontalstatus) und Behandlungsbedürftigkeit
Voraussetzung für die Parodontitis-Behandlung sind die Anamnese, also die Erfassung der Krankheitsgeschichte, der klinische Befund, die Diagnose und die vertragszahnärztliche Dokumentation. Je nach Diagnose stellen Zahnärzte und Zahnärztinnen dann die Behandlungsbedürftigkeit der Parodontitis fest.
- Begutachtung und Genehmigung
Damit die Kosten übernommen werden, muss die Krankenkasse die Durchführung der Parodontitis-Behandlung vorher genehmigen. Dafür wird ein Antrag bei der Krankenkasse gestellt.
- Parodontologisches Aufklärungs- und Therapiegespräch
Im Gespräch erhalten Patient:innen Informationen über den Befund und die Diagnose. Weiterhin erörtern Zahnärzte und Zahnärztinnen die jeweiligen Therapieschritte der Parodontitis-Behandlung sowie gegebenenfalls Therapiealternativen. Bestandteil des Gesprächs ist zusätzlich eine Aufklärung über die Bedeutung eines gesundheitsbewussten Verhaltens, um Risikofaktoren wie zum Beispiel Rauchen zu reduzieren. Zudem erhalten Patient:innen Informationen über Wechselwirkungen mit anderen Erkrankungen.
- Konservierend-chirurgische Maßnahmen
Diese Maßnahmen zur Zahnerhaltung werden je nach Indikation vor oder auch im zeitlichen Zusammenhang mit der Parodontitis-Therapie durchgeführt.
- Patientenindividuelle Mundhygieneunterweisung
Im zeitlichen Zusammenhang mit der antiinfektiösen Therapie erfolgt die individuelle Mundhygiene-Unterweisung. Diese beinhaltet zum einem die Mundhygiene-Aufklärung, dabei werden auch die Zahnpflegegewohnheiten der Patient:innen festgestellt. Zum anderen wird der Entzündungszustand des Zahnfleisches bestimmt und der Zahnbelag, genannt Plaque, angefärbt. Abschließend klären Ärzte und Ärztinnen Patient:innen über die geeignete Mundhygiene auf und zeigen ihnen mögliche Hilfsmittel und deren Anwendung.
- Antiinfektiöse Therapie
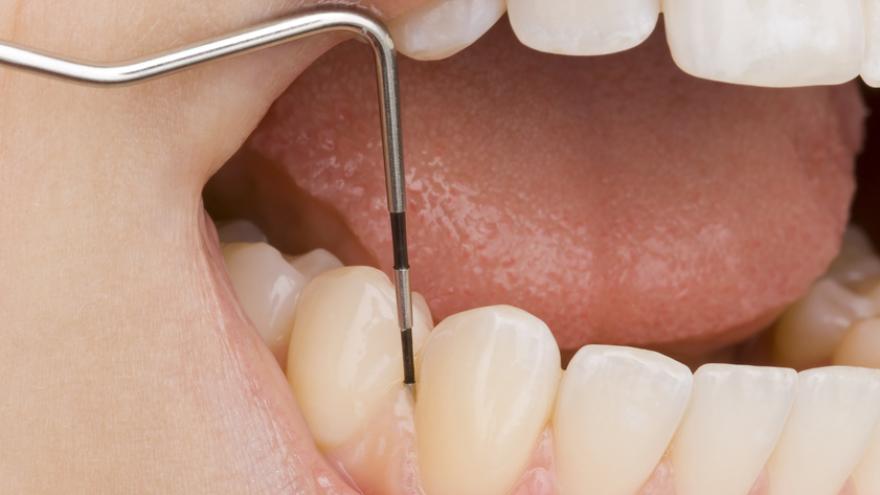
Bei der antiinfektiösen Therapie werden alle erreichbaren weichen und harten Beläge, Biofilme und Konkremente (Zahnstein unterhalb des Zahnfleisches) bei Zahnfleischtaschen mit einer Tiefe von 4 Millimetern und mehr entfernt.
- Adjuvante Antibiotikatherapie
Falls notwendig, können bei besonders schweren Formen der Parodontitis systemisch wirkende Antibiotika in zeitlichen Zusammenhang mit der antiinfektiösen Therapie verordnet werden.
- Befund-Evaluation
In 3 bis 6 Monaten nach Abschluss der antiinfektiösen Therapie erfolgt eine erste Auswertung der parodontalen Befunde. Durch den Vergleich mit den Befunddaten können das weitere Vorgehen zielgenau geplant und weitere behandlungsbedürftige Zahnfleischtaschen ermittelt werden.
Falls notwendig, kann sich noch eine chirurgische Therapie samt erneuter Befund-Evaluation anschließen. Falls nicht, erfolgt direkt die Unterstützende Parodonitis-Therapie (UPT).
- Chirurgische Therapie
Ein chirurgischer Eingriff an den Zahnfleischtaschen kann bei einer Sondierungstiefe von sechs Millimetern und mehr notwendig werden. Ob ein solches Verfahren durchgeführt werden soll, wird zusammen mit den Patient:innen erörtert und entschieden.
- Befund-Evaluation
In 3 bis 6 Monaten nach Abschluss der chirurgischen Therapie erfolgt eine erneute Evaluation der parodontalen Befunde.
- Unterstützende Parodontitis-Therapie (UPT)
Versicherte haben für 2 Jahre einen Anspruch auf die Unterstützende Parodontitis-Therapie. Die Häufigkeit zur Inanspruchnahme ist individuell und richtet sich nach dem Grad der Erkrankung. Die Nachsorge kann bei Bedarf verlängert werden, in der Regel um 6 Monate.
Die UPT umfasst die Mundhygienekontrolle und sofern notwendig eine erneute Mundhygieneunterweisung. Weiterhin reinigen Zahnärzte und Zahnärztinnen alle Zähne von Biofilmen und Belägen ("professionelle mechanische Plaquereduktion", PMPR). Sie messen und reinigen falls nötig die Zahnfleischtaschen. Ab dem zweiten Jahr ist eine jährliche Untersuchung des Parodontalzustandes Kassenleistung.
Mehr zum Thema: https://www.dgparo.de/patientenportal